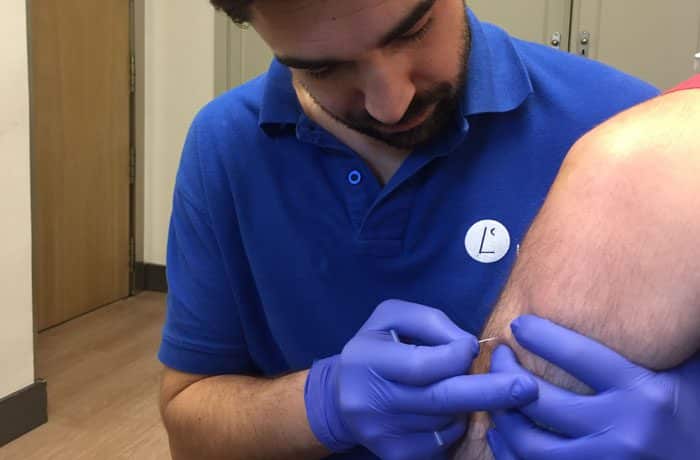
La punción seca profunda (PSP) ha experimentado un importante aumento en su uso en el ámbito de la fisioterapia en estos últimos años(1). Esta técnica salió a la luz como tratamiento para el síndrome de dolor miofascial (SDM), en pacientes traumatológicos principalmente. Consiste en generar un estímulo mecánico en los puntos gatillos musculares (PGM), utilizando una aguja de punción seca como agente físico para desencadenar una serie de respuestas tanto a nivel local como periférico(2), reduciendo así de forma directa, la actividad eléctrica espontánea, minimizando el dolor local y el dolor referido que está produciendo este PGM activo(3). De una forma más indirecta(4), se intentan eliminar todos aquellos factores etiológicos y perpetuadores de los PGM responsables de la sintomatología del paciente(5). Se utiliza el adjetivo “seca” para destacar la ausencia de agentes químicos en la punción y distinguirla de otras técnicas invasivas, como las infiltraciones de toxina botulínica A(6) o B(7), de anestésicos locales(8) o antiinflamatorios no esteroideos(9) , entre otros.
En la actualidad, existen variedad de artículos que defienden los efectos y beneficios de la punción seca profunda para el tratamiento de diversas lesiones de origen musculo-esquelético, en el paciente “traumatológico”, como dolor miofascial de hombro(10) y alteraciones de activación motora del hombro(11), dolor lumbar(12), radiculopatías cervical(13) y/o lumbar(14), dolor miofascial crónico de rodilla(15) o migrañas(16) entre otros.
Desde el conocimiento de estas evidencias clínicas para tratar procesos de dolor y de normalización del tono muscular, se ha extrapolado esta herramienta terapéutica al tratamiento de pacientes con patologías neurológicas del sistema nervioso central (SNC), como pueden ser Accidente-Cerebro Vasculares (ACV), Traumatismos Cráneo Encefálicos (TCE) o Lesiones Medulares (LM). Con la aplicación de la PSP en este tipo de pacientes, se intenta generar cambios relevantes en la regulación del tono muscular, para facilitar el control motor de las distintas extremidades, y así acercar al paciente al gran objetivo de mejorar en la capacidad y la calidad de los movimientos, aumentando el nivel de funcionalidad e independencia en su entorno.
Con este punto de vista en el Centro Lescer se intenta unir esta herramienta terapéutica a la filosofía de tratamiento que desarrolla, orientada desde el Concepto Bobath. Según cita la International Bobath Instructors Training (IBITA) es una forma de resolución de problemas, para la valoración y el tratamiento de personas con un trastorno de función, movimiento y control postural debido a una lesión del SNC, pudiendo ser aplicado a individuos de todas las edades y todos los grados de desorden físico o funcional(17).
La práctica actual del fisioterapeuta bajo el prisma del Concept Bobath está basada en el conocimiento actualizado del control motor, el aprendizaje motor, la plasticidad neuronal y la biomecánica(18). El objetivo de un tratamiento orientado desde el Concepto Bobath es una optimización de todas las funciones del paciente, a través de la mejora del control postural y de los movimientos selectivos, mediante una facilitación de dichos movimientos orientada a las actividades de la vida diaria (AVD´s). Este tratamiento tiene una clara finalidad, y es la de dar al paciente la capacidad para integrarse en la sociedad de la forma más independiente posible.
Así, la aplicación de la punción seca profunda como herramienta terapéutica, e integrada al tratamiento neurorrehabilitador orientado desde el Concepto Bobath, ofrece la posibilidad al individuo de generar y aprender movimientos activos y funcionales, similares al de los patrones de movimiento normal. De esta forma el paciente tiene la posibilidad de mejorar y/o reeducar sus distintas AVD´s, con una mayor calidad de movimiento durante las terapias, para que posteriormente pueda generalizar los logros en su día a día, aumentando así su nivel de independencia.
Referencias Bibliográficas
- Herrero P, Mayoral O, Calvo S. The use of DNHS (dry needling for hypertonia and spasticity) technique for the treatment of hypertonia, spasticity and other movement impairments and dysfunctions of a central origin. Fisioterapia, 2011, vol. 33, no 5, p. 189-191.
- Mayoral O, Torres M. Invasive physical therapy and dry needling. Report on the effectiveness of dry needling in the treatment of myofascial pain syndrome and its use in physical therapy. Cuestionario fisioterapia. 2009,38 (3): 206-217.
- Mayoral O, Torres R. Tratamiento conservador y fisioterápico invasivo de los puntos gatillos miofasicales. Patología de partes blandas en el hombro. Madrid: Fundación MAPFRE Medicina; 2003.
- Dommerholt J. Muscle Pain Syndromes. In: Cantu RI, Grodin AJ, editors. Myofascial manipulation theory and clinical application. 2 ed. Gaithersburg: Aspen Publishers, Inc.; 2001, p. 93-140.
- Simons DG, Travell JG, Simos LS. Dolor y disfunción miofascial. El manual de los puntos gatillos. Mitad superior del cuerpo, 2ª. Ed. Madrid: Editorial Medica Panemericana; 2002.
- Cheshire WP, Abashian SW, MannJd. Botulinium toxin in the treatment of myofascial pain syndrome. Pain. 1994 Oct; 59 (1): 65-9.
- Lang AM. Botulinium toxin Type B in piriformis syndrome. Am J Phys Med Rehabil. 2004 Mar; 83 (3): 198-202.
- Iwama H, Ohmori S, Kaneko T, Watanabe K. Water-diluted local anesthetic for trigger-point injection in chronic myofascial pain syndrome: evaluation of types of local anesthetic and concentrations in water. Reg Anesth Pain Med. 2001 Jul-Aug; 26 (4): 333-6.
- Frost FA, Jessen B, Siggaard-Andersen J. A control, double-blind comparison of mepivacaine injection versus saline injection for myofascial pain. Lancet. 1980 Mar8; 1 (8167): 499-500.
- Ceccheerelli F, Bordin M, Gagliardi G, Caravello M. Comparison between superficial and deep acupuncture in the treatment of the shoulder´s myofascial pain: a randomized and controlled study. Acupunct Electrother Res. 2001; 26 (4):229-38.
- Lukas KR, Polus BI, Rich PA. Latent myofascial trigger points: their effects on muscle activation and movement efficiency. Journal of Bodywork and Movement Therapies 2004 July; 8 (3): 160-6.
- Ceccheerellii F, Rigoni MT, Gagliardi G, Ruzzante L, Comparison of superficial and deep acupuncture in the treatment of lumbar myofascial pain: a double-blind randomized controlled study. Clin J Pain. 2002 May-Jun; 18 (3): 149-53.
- Chu J. Twitch-obtaining intramuscular stimulation (TOIMS): long term observations in the management of chronic partial cervical radiculopathy. Electromyogr Clin Neurophysiol. 2000 Dec; 40 (8): 503-10.
- Chu J. Early observations in radiculopathic pain control using electrodiagnostically derived new treatment techniques: automated twich-obtaining intramuscular stimulation (ATOIMS) and electrical-twitch-obtaining intramuscular stimulation (ETOIMS). Electromyogr Clin Neurophysiol. 2000 Jun; 40 (40): 195-204.
- Cummings M, Referred knee pain treated whit electroacupuncture to iliopsoas. Acupunct Med. 2003 Jun; 21 (1-2): 32-5.
- Hesse J, Mogelvang B, Simonsen H. Acupuncture versus metoprolol in migraine prophylaxis: a randomized trial of trigger point inactivation. J intern Med. 1994 May; 235 (5): 451-6.
- Raine S. The Bobath concept: developments and current theoretical underpinning. In: Raine S, Meadows L, Lynch-Ellerington M, eds. Bobath concept, theory and clinical practice in neurological rehabilitation. 1st ed. Oxford: Wiley-Blackwell; 2009:1–17.
- Sackett DL, Starus S, Richardson WS, et al. Evidence-based medicine. How to practice and teach EBM. San Diego: Harcourt-Brace, 2000.